���F�ڵ�λ�ã� �ٝ�����ˎ���W��� >> �D���� >> �D���װY >> �D���װY�ί��о��Mչ
��������������ꎵ����о��Mչ
- ��Դ�� �ٝ�ˎ��ˎӍ ���ߣ��ٝ��ӑB �g�[�� �l���r�g��2013-6-22 1:51:00
�鏩�����|�����A��������ط
1.̩ɽ�t�WԺ��ֳ�t�W����ң�ɽ�|̩�� 271000��
2.̩ɽ�t�WԺ�����tԺ�a�ƣ�ɽ�|̩�� 271000��
3.�Rʏ��Ӌ������ָ�����ģ�ɽ�|�Rʏ 271100)
(̩ɽ�t�WԺ�W��2012��07�ڣ�553-556)
�P�I�~��ꎵ�������������������
����ꎵ�������Ⱦ�ļ����Ѓ��һ��Ʌ������ͼ��ԅ����������R���ϷQ������ꎵ���(bacterial vaginosis��BV)����һ��������������R���ϷQ��������ꎵ���(aerobic vaginitis��AV)��AV��Donders��2002����ʽ��������l���C��Ŀǰ�в������������ꎵ����������Ⱥʧ�{�����µ�һ�Nꎵ��װY���˕rꎵ�����U�������p�٣��������ɞ郞�ݾ�Ⱥ���@Щ���������c����������ԭ�����M�ɡ��P��BV���\����ί������_��Ŀǰ�о��Ľ��c����������ꎵ��Į�����Ⱥ��͡�ͨ�^�R�z�����аY��͟o�Y��ꎵ����ߵ�ꎵ�������ͿƬ���l�F����BV��������Ⱥ��Ⱦ�����µ���һ�Nꎵ���AVҲ��������ҕ��AV�cBVһ�ӣ��Ɍ�����Y�֮a������Ӱ푣�����������������a�l���ĝ���Σ�U���ء�
1 ������ꎵ����\���˜�
Ŀǰ�Л]��Ҏ����������ҹ��J���\���˜ʡ��F��AV���\����Ҫ����Donders�����ꎵ��������@�R��Ƭ�\���˜ʡ�ԓ�\���˜ʰ����傀�z�yָ�ˣ�ÿ��ָ�˵��u�ֿɷ֞��������p��(0��)���ж�(1��)���ض�(2��)��ÿ��ָ�˵ĵ÷���Ӟ�AV�Ŀ��÷֣���ߵ÷֞�10�֡�����������u�ֿ��Ԍ�BV�M�зֶȣ���ô����AV�u��Ҳ���Ԍ�AV�֞��������p�ȡ��жȺ��ضȡ�
1.1 ��U���ּ� ��U���ּ�(1actobacillary grades��LBG)��LBGI�����S���������U�����]�л�ֻ�к��ٵ�����������LBG��������Ͼ�Ⱥ����U���c������Ⱥ��ͬ���ڡ�LBG��a��һ�N�p�ȵľ�Ⱥʧ�{��B����U����ռ������LBG��b�t��һ�N�^����صľ�Ⱥ�Y����׃��������Ⱥ������U����LBGIII������U����ȫ�������ΑB�ļ�����ȡ����������������������С�U������AV���u��ϵ�y�У�LBGI��LBG��a��ҕ�������u0�֣�LBG��b�u1�֣�LBG�����u2�֡�
1.2 ������ �߱��R�z�ɰl�F����������������@�R�߱�ҕҰ�а����Ĕ������^10������ÿ����Ƥ�����܇��İ���С��10���u1�֣����ÿ����Ƥ�����܇���l0�����ϵİ����t�u2�֡�
1.3 �����ж����w���İ����ı��� ��������ж����w���İ����ڰ�����������ռ�ı���С��50%�u1�֣��������50%�u2�֡�
1.4 �������� ����������䲻���@�u��0�֣������U�����ΑB�ֲڻ�������ڴ��c��Ⱥ֮�С�U��(���c�U���Ϳ��ײ���������U������)�u1�֡�������Կ������@�Ć������朠���u2�֡�
1.5 ��Ƥ�����ęz�y ���FƤ�����Ќ���Ƥ�������������u0�֣����������F�����Լ����t�鮐���������1%~10%����Ƥ�ǻ����Լ���(С�A�μ����������˴����|��)�u1�֣�������^10%����Ƥ�����ǻ����Լ����u2�֡�ֻ�����е��ض�AV��Óм���װYꎵ����вŕ����F�����Լ�����

2 ��������ꎵ����c������ꎵ��ą^�e
Ŀǰ�����⌦��������ꎵ����J�R�в��㣬����һ�Nꎵ���Ⱥ�Y�����������µ�ꎵ��ף������ܺ�BV��������mȻBVҲ������ꎵ���Ⱥ�Y���ĸ�׃������ꎵ���Ⱥ�Y����׃�����µļ�����ȫ��BV��
2.1 �\��� BVͨ���ø��m��Ⱦɫ�����\�࣬��AV���\���t��������@�R��Ƭ�����@�Ӳ��H���ԙz�y����������Ƥ��������߀�ܸ��õą^�ֺ����ж����w���İ���������������
2.2 �������߷��� AV��������ꎵ��ֲ����߷����������cBV��ꎵ��ֲ����߷����t�ܵ����ơ���μ���BV�����������w�������������Ǻ����ж����w���İ����Ĕ������࣬�������z����������Ƥ������
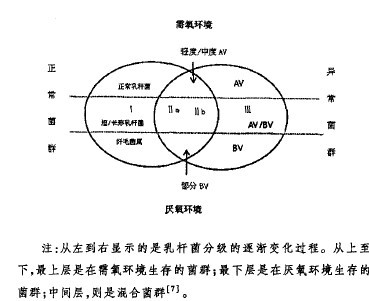
2.3 �²����� BV���²�����Ҫ���^�����L�ą���������ꎵ��ӵ¼{�Ͼ��١��M�U���١����Ͼ��ٺ����������ٵȣ���AV���²����t���������c��������������c��ϣ�������Sɫ���������b������(GBS)���c����ȡ�Ȼ����AVҲ�����g�^���ΑB���ڣ����磬AV�c������Ⱥ���cBV��Ⱥ����Ļ�Ͼ�Ⱥ(�D1)���@�NAV~BV�Ļ�Ͼ�Ⱥ������BV�cAV֮�g�D�Q��һ�N�^�ɠ�B����������һ�N���߹���Ļ�ϸ�Ⱦ��
2.4 �R�����F BV��Ҫ���F��ꎵ��������������@���࣬��ϡ�����|���ϡ�����Ұ�ɫ�����Sɫ�����Sɫ������������~�ȳ�ζ�����ډA��ǰ����Һ����ɰ��ጷţ��ʱ��F���Խ��r���Խ����ζ���ء��½���ꎵ�pHֵ���ߣ��ʽ��ڕr���ں��ζҲ�ɼ��ء����в�ͬ�̶ȵ�����Ɵ�У�������W���еĻ��߳��F�Խ�ʹ��ꎵ�ճĤ��Ƥ�ڰl���r�o���@��Ѫ���F��AV��Ҫ���F�鵭�Sɫꎵ����������ӣ�ꎵ�ճĤ��Ѫ���в�ͬ�̶ȵ��Ӡ��������@�ğ���ʹ����ʹ���Խ�ʹ�����⣬���]���~�Ȱ�ζ��
3 �l���C�ƺ�����
AV��BV�����R�z���c��֮ͬ�⣬������������������ľֲ����߷���Ҳ������ͬ��BV��ʹ�����Խ��|IL-1β���ߣ�����������IL-6��IL
AV�Ҋ���Ǵ��c�U����Ⱦ�����ɽ��������B�������x�����c�U����������������Ѫ�Y���Ҋԭ��֮һ�����ҳ��ڽqëĤ��Ĥ��̥�P�M���б��z�y����������ꎵ���������������Ԃ��ܠ��h����һ��о��У���425��ꎵ���Ⱦ�DŮ��ꎵ��������M�м������B�r�����x������ֻ�д��c�U��������98%�Ļ����w�ȴ���c�U���Ļ����͌�����ͬ�ā�Ⱥ���@�N�����c���K��ѪҺ���X��Һ�з��x���Ĵ��c�U�����겻ͬ��������ꎵ���Ⱦ���ߵľ�Ⱥ�Nϵ�нM����һ������Ī�����Ⱥ������҂����룬ꎵ��h�����ض����͵Ĵ��c�U�����ܕ������DŮꎵ���Ⱦ���ڰͻ�˹̹��ꎵ���Ⱦ����һ���t�W�y�}���ڴ����ꎵ���Ⱦ�Ͱl�ߵ�ꎵ��������У����Sɫ��������ęz������ߣ�����Ǹ��m����c�U��(���c�U��)���m�������������о��C������������U���ּ�(IIb������)�Dz�������Y�ֵ���Ҫָ�ˣ������ڻ��д��c�U����Ⱦ��AV�ЋD�c���д��c��Ⱥ��GBS��Ⱦ��δ��AV���ЋD֮�g������ͬ����������Mһ�����^��ͬ�r������ꎵ���Ⱥ�����B�������������ί�ꎵ���Ⱦ����Ч�������Mһ���C����
4 ����W
AV�]�����_�İl���ʡ���һ��о����ᵽ��35~37�܋DŮGBS��ֲ���������AV�l���ʞ�7%~25%�������ЋD�w�ȴƼ��صĺ�����������ߣ��������ض�AV�����ǰ��л����Լ������ӵ�AV�l���ʲ����ߡ���139������ЋD�Y��ֻ��1�����Ї���AV��14�������ж�AV(10%)���cBV�İl����(9.4%)���ơ���759�������r�ЋD�Y��ֻ��8.3%���ЋD�y��AV�����
Ŀǰ߀�]�нyһ��AV�Y�鹤�ߡ���Щ�о��÷��خ���ӛ���ꎵ�pHֵ�ĸ�׃����������ꎵ���Ⱥ�������\��ָ�ˡ��Y���l�FpH���ߵċDŮ40%����BV����δ�z������AV����ˣ��ܷ��pHֵ����AV�ĺY�鹤��߀���Mһ�����о���
5 ����������Y��
5.1 ���a �о��������������ʧ���c���c�U�����x�a����֬���ǺͿ��������Ӯa���������P�����]���о��f���˵����л���Ȼ���a�c�Y����AV��AV�U�����P��ֻ�Ђ��e����������c�U�����²���Ѫ�����c�Ͱl�����a���P��
5.2 �m����������Ⱦ�ͽqëĤ��Ĥ�� Romero���о��������ڽqëĤ��Ĥ�ס���a���������X���܇����|ܛ�����X�c�Ȳ�������Y�ֵIJ���W�У��m�ȸ�Ⱦ���װY���Լ������Ը�Ⱦ���µ��װY����IL-6��IL-8����������Ҫ���á����о����BV�����������ڋDŮ�IJ�������Y�֣������ڶ��������У���������Ѫ�Y�Ȳ�������Y�ֲ��������cBV���P�ą���������ģ�������������(��Ҫ��GBS�����c�U�������Sɫ��������͵��͵�AV��Ⱥ)������Rezeberga���о���������12��ǰ�ЋD�M���״ήaǰ�z�飬��������AV���R���������������B�����P��Ⱥ���t�仼�qëĤ��Ĥ��̥��Ě�����L�U���������ӡ�
Seong���J��̥Ĥ�������Ժ͌m�i�ɳڶ��c�DŮ�m�ȸ�Ⱦ����a�������P����3����a�ЋD��������У����B���ľ�Ⱥ���������ĸ��m�������͗U����GBS���m��ԗU���ǹكȸ�Ⱦ�ͽqëĤ��Ĥ�ij�Ҋԭ�������������������a��Ŀǰ�z�y�كȼ�����Ⱦ�ļ������B���g߀�����`����������ú���U�����g���m�ȸ�Ⱦ�ļ����z���ʌ������@���ӡ�
5.3 ��a ��������ꎵ����B�����Dz�������Y�ֵ�Σ�U����֮һ�������L�U�u�r���о��Y��һ���J�飺��������ꎵ��������Į�����Ⱥ����a���qëĤ��Ĥ��������Ě���װl�����@���L�U����ˣ�ꎵ��������ij��F���^�����L�c��a�İl���������P��
6 AV����
6.1 ������ Ŀǰ������ͷ�����DŮAV�Пo��Ч�˜ʵ��ί�������AV�����w�ȵ��װY���ӣ������������ͻ����Լ������H�ÿ������ί�Ч���������@��һЩ�о����������ÿ������ί��m�ȸ�Ⱦ���ɴ����l��a�r���������ί�δ�ܿ���BV�DŮ����a�l���� �����Ҵ�����о����õ���5~7���ˎ��γ̯�����ˎ���ί���Ҳδ�����ߵ�������r�M����Ч�u�������Բ��ܿ϶���������ˎ���ί�Ч����߀���Mһ���о��u�r������ί�������һЩ�ֲ����÷������ԵĿ����ؿ����^����Ч������ʹꎵ��γ������Ŀ��h�����ֲ����÷������Կ��������ί��c���װY���������_�����������������ԽY�c���r���������ʸߣ��������w�Ȳ������գ����̽���@�N���������ί�ꎵ���Ⱥ�����еĝ������Ì�����������AV���ί���
6.2 ������ �ữꎵ���ʹ���������ί��ЋDꎵ���Ⱥ������Ч���в����_��Ŀǰ�P���@������о�߀���٣���ᘌ�AV���о����١�1990��Hoist��Gamier���С�ӱ��ЋD������U������z���ί�BV��Ч�����@�����@��о���δ�M�д�ӱ��о���Ҳ�]����AV���P����DŮ�еõ���C�������S�C����ԇ�����������ί�ꎵ���ѭ�C�о��аl�F���ڷ���ꎵ����ú��������������Ʒ������U������z�Һ�ꎵ���Ⱦ���@�p�ͣ����o�����ڋDŮ��ˎ������о���
7 չ��
7.1 AV���\���˜� Ŀǰ�]��Ҏ����������ҹ��J���\���˜ʡ��M��AV��BV������ꎵ���Ⱥʧ�{�����ꎵ��ף��������ںܶ�治ͬ���\���Ҳ������ͬ�������P��BV���о��кܶ࣬����AV���о�߀���١�
7.2 AV������Y�ֵ�Ӱ� �M��Խ��Խ����о�������AVꎵ���Ⱥ������B�cBVһ�ӣ�������Y�ֿ��ܮa������Ӱ푣�ʹ��a���qëĤ��Ĥ��Ě���İl���L�U���ӣ���ϵ�y�u�r����AV����a��̥Ĥ���ơ�̥����Ⱦ���p����Ӱ����д����о���
7.3 AV������ί����� Ŀǰ��������AV������ί������Пo�yһ�˜ʡ����о��������ڱ��^����ù���c�����������ڋDŮꎵ���Ⱥ�������ί�Ч���r������ù�ص��ί�Ч�������á��������ԵĿ����أ��翨��ù�ػ�����������ꎵ��ֲ���ˎ���ί�Ч�������Mһ��̽ӑ���؏�ʹ�����B�Ƅ���������һ�N���͵��ί������������P��������ˎЧ�����о��s���٣��������ɴ˴_��AV������ί�������
Ŀǰ���Ȍ���������������ꎵ����о�߀���٣�AV�����в��W������W���l���C���в����_��AV������Y�ֵ�Ӱ�߀�д����Mһ���о������⣬�t�W���P��AV���\���˜ʺ�����ί�����߀�]���_��һ��Ҋ�⣬������������AV���\���c�ί��д��Р��h�����h�������ڋDŮ�M��AV��BV�Y�鲢�o�輰�r�ί�����Ŀǰ�Пo�ƌW���C��֧�ֲ��д����M�п������u���@헲��ԵČ�ʩ��
TAG��������ꎵ��� ꎵ���
���PˎƷ

�������- ��Ҋ���} | ����ָ�� | ˎ�W���� | ���Ҋ | �Ͷ�V | ���Ʒ��� | ���t��ˎ | ˎ������
���Ʒ����- �[���� | �β��� | �� | ����� | Ƥ�w�Բ��� | �� �� | �L�����߿� | ��Ѫ�ܿ� | ���� | ��������ˎ
ˎƷ��ُ����- �[����ˎƷ | �����ˎƷ | �β���ˎƷ | �ۿ�ˎƷ |Ƥ�w�Բ���ˎƷ | ��ˎƷ | �L�����߿�ˎƷ
ˎ���Y�|- ��I���ˠI�I���� | ˎƷ���I�S���C | ˎƷ���I�|������Ҏ���J�C | ʳƷ�l���S���C | ���WˎƷ��Ϣ�����Y���C








