���F�ڵ�λ�ã� �ٝ�����ˎ���W��� >> �[���� >> �[����Ҏ��ˎ�����
�Yֱ�c�����c�u��
- ��Դ�� �V����ɽ��W�[���tԺ�Yֱ�c�� ���ߣ����� �g�[�� �l���r�g��2009/8/31 10:23:00
�����Yֱ�c��•“�o�Wɳ���K�gЪ��”�о�
�����ڽYֱ�c����CRC��“ͣͣ���stop&go��”���������У����˜p�يWɳ���K���Եİl�������h��һ������֮��Ӌ����ֹͣʹ�ÊWɳ���K���÷�������ˎ�S�֣�ֱ�������Mչ���ٴ�����Wɳ���K�M���ϻ�����
���������W�ߵ¸����ɣ�de Gramont����OPTIMOX 1��OPTIMOX 2�о������R�����`���������ϗl���Ļ����M�з�����ּ���^��“�o�Wɳ���K�gЪ��”��һ���ί��ЊWɳ���K���һ�΄����r�g�������Mչ���ٴ�����ĕr�g������Ч��Ӱ푡��Y���l�F��һ��FOLFOX[�Wɳ���K+5-������ण�5-FU��+���~���}��LV��]�į�ЧӰ��ˊWɳ���K�ٴ�������ߵ����棬����һ���ί��_��ȫ���⣨CR���ߣ��Wɳ���K�ٴ������ğo�Mչ���棨PFS���ںͿ����棨OS�����@�����ڲ��־��⣨PR���ߺͼ���������SD���ߣ�Pֵ�քe��0.0019��0.0100����“�o�Wɳ���K�gЪ��”Ҳ�@��Ӱ푯�Ч���gЪ��<6�����ߣ��Wɳ���K��������PFS�ں�OS�ڷքe��3.0���º�8.9���£��gЪ�ڞ�6��12�����߷քe��4.8���º�16.6���£��gЪ��>12�����߄t��7.1���º�22.1���£�P<0.0001�����o�Wɳ���K�gЪ��ÿ���L6���£����ߌ��Wɳ���K����ˎ�ʣ������Mչ�ʣ����p��50%���քe��52%��24%��11%����
ꐹ��c�u���@��о��Y��������ָ���R���t���ڌ��`�е��x����“stop&go”�����е�һ�����}�ǾS���ί�ʧ��������������Wɳ���K߀�DZM�콻�浽�������濵�Ķ����ί������“�o�Wɳ���K�gЪ��”����6���µĻ��ߣ����Wɳ���K��������ķ����ʺܵͣ����M�콻�浽�����ί���������gЪ�ڳ��^1��Ļ��ߣ���딵���������x��Wɳ���K��Ȼ��Ч��
�ֲ��Mչ��ֱ�c��•STAR�о�
�����һ헢����R��������STAR�о����{��747���[����ؾ�12 cm��Ӱ��W�@ʾ��ֱ�c�܇�֬���M������ǻ�ܰͽY���۵Ŀ��г�ֱ�c�����ߣ��������S�C�֞�5-FUͬ�ڷŻ����M��A�M���͊Wɳ���K/5-FUͬ�ڷŻ����M��B�M����
�Y���@ʾ��A�M��B�M3/4�����l���ʷքe��8%��24%(P<0.001)����Ҫ�鸹�a��4%��15%����ÿ�܊Wɳ���K�����������5-FUͬ�ڷŻ����gǰ�ί��ֲ��Mչ��ֱ�c���ľֲ������ʣ������܌������h̎�D���Н�����̎��A�M��B�M���h̎�D���ʷքe��3.0%��0.5%��P=0.014����
ꐹ��c�u�����ھֲ��Mչ��ֱ�c�����gǰͬ�ڷŻ����ѽ��ɞ�˜��ί�����Ŀǰ��������ˎ����ͬ�ڷŻ���������Ȼ�ǘ˜ʷ������M�܊Wɳ���K��CRC�����ί����g���o���ί����棬��ԓ�о��Y�������҂����Wɳ���K�ھֲ��Mչ��ֱ�c���gǰͬ�ڷŻ����еărֵ��ֵ���Mһ���о���������������ˎ�g���ȣ������h̎�D�ƿ��Ƶĝ�����̎Ҳ�϶����ϻ�������һ���ݡ�
���ҹ��R
Ҳ�S������KRAS�������A�y������ο��ί�����CRC��Ч�ϵijɹ������N�����־����о��������S���@�邀�w���ί��ṩ��Խ��Խ�S������Ϣ��
������WCGIC�ϣ��W���[���ȿƌW����ESMO��/WCGIC����ί�T���������P�����ڽYֱ�c�����Ә�־�������W���ԵČ���ӑՓ���R����Ҫ�������¡�
1. ��־����Ҫ�փɴ���A���A�y��־�Prognostic markers���ͯ�Ч�A�y��־�Predictive markers������ÿ�־���ַ֞����N�����R����־�������־��ͷ��Ә�־�������
2. ���R���]��������CRC���߳�Ҏ�z�yKRAS��B���ґ����ί��_ʼǰ���M�Йz�y������ʯϞ����M�����M�У�ԭ�l����D������ɡ�Խ��Խ����Y�ϱ������o������ǰ���z�y�l�Dz������ԣ�MSI�����������p��<50�q�������ڻ�������z���Է�Ϣ�ⲡ�ԽYֱ�c����HNPCC���ַQLynch�C�������Ļ���Ҳ��ԓ�z�yMSI��
3. ���w���ί��������ί�Ŀ�ĺ��N��־����Ϣ�킀�w�������D�鹲�R���]��һ���ί�ģʽ�D���������Ժ���ί�ԭ�t�������Q������ˎ���ϵ�yʹ�ð���ˎ����һ��δʹ��ؐ���ο��t�ɶ���ʹ�á�δ���ܿ���Ƥ���L�������w��EGFR���ί���KRASҰ���ͻ��ߵ������ί����x������ο�/�����濵��Ҳ���x��������ο�������ο���ˎ�ί���
4. ���ҽ��h�������о����c��һ�������ί����^���^���^�������x��KRAS֮��ķ��Ә�־����ҿ�Ѫ�܃�Ƥ���L���ӣ�VEGF���ί������P��־��綨����ί����ԣ����m�ί����S���ί�߀���ί����ڣ�����ˎ����gЪ�ί������o�����o���ί�����Ѳ��ԣ�KRASͻ׃���ߵ��ί����ԣ����Ͱ���ˎ����аl��
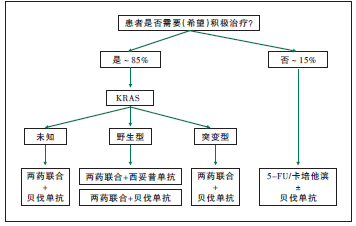
�D �D���ԽYֱ�c����һ���ί�����
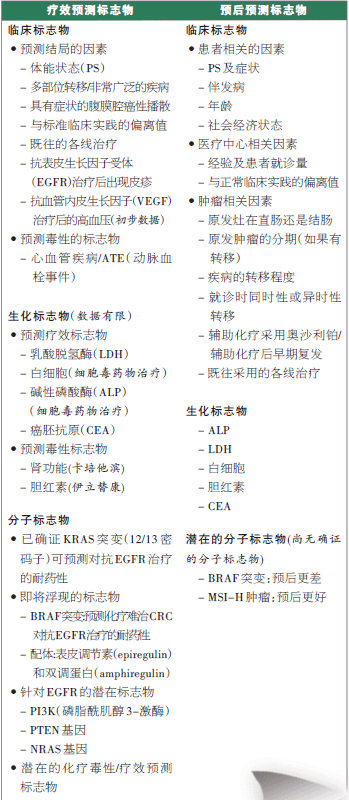
�� ���ڽYֱ�c�����Ә�־�������W���ԵČ���ӑՓ���R
TAG���Yֱ�c�� �Wɳ���K �������
���PˎƷ

�������- ��Ҋ���} | ����ָ�� | ˎ�W���� | ���Ҋ | �Ͷ�V | ���Ʒ��� | ���t��ˎ | ˎ������
���Ʒ����- �[���� | �β��� | �� | ����� | Ƥ�w�Բ��� | �� �� | �L�����߿� | ��Ѫ�ܿ� | ���� | ��������ˎ
ˎƷ����- �[����ˎƷ | �����ˎƷ | �β���ˎƷ | �ۿ�ˎƷ |Ƥ�w�Բ���ˎƷ | ��ˎƷ | �L�����߿�ˎƷ
�ٝ�ˎ���Y�|- ��I���ˠI�I���� | ���WˎƷ��Ϣ�����Y���C







