���F�ڵ�λ�ã� �ٝ�����ˎ���W��� >> �D���� >> �ӌm���� >> �ӌm�����ί��о��Mչ
�ӌm��Ĥ��λ�Y�ϲ������ί��Mչ
- ��Դ�� �ٝ�ˎ��ˎӍ ���ߣ��ٝ��ӑB �g�[�� �l���r�g��2013-5-3 19:39:00
1 ����
�ӌm��Ĥ��λ�Y��ָ�й��ܵ��ӌm��Ĥ�����w���g�|�M�����F���ӌmǻ�����λ�ã�����Ĥ����K�IJ�׃��ճ�B���w�S�����������Է�������׃��ǻ�Ľ��ʽY�������R�����F�У�ʹ�����Խ����y���ű����y��������ǻ�װY�Ͳ��еȣ�Ҳ���ԛ]���κ��R���Y����g�ڵċDŮ�ӌm��Ĥ��λ�Y�Ļ����ʞ�6%~10%����������ʹ�����л��߃����еĻ����У��仼���ʸ��_35%~50%��
���C�����ӌm��Ĥ��λ�Y�c�����Pϵ���С�������Dÿ�µ���ֳ����0.15~0.20֮�g�����ӌm��Ĥ��λ�Y����ÿ�µ���ֳ���H��0.02~0.10��һ헻��������о��l�F�ӌm��Ĥ��λ�Y����3������и��ʃH��36%���h���ڲ���ԭ���л��ߵ�55%���������Ϲܼ������p���ӌm��Ĥ��λ�Y�����О�(1.26±0.70)ng/mL�������ڃH��ݔ�ѹ����ز��еĻ����О�(2.02±0.72)ng/mL���ɽM���^P��0.05��
�ӌm��Ĥ��λ�Y���²��еİl���C���в����_��Ŀǰ�J�飬�ӌm��Ĥ��λ�Y�ڶ�N�C�ƅfͬ���²��У�(1)��ǻ���ʽY����׃��ݔ�ѹܽY�����ܮ������ɔ_���ӻ���̥���\ݔ ��(2)�ӌm�����տs��Ӱ푾����\ݔ����̥���� ��(3)�ѳ���Ĥ��λ���[�ɓp���ѳ���Ѫ�ֲܷ��������ѳ��������ټ��صķ����������ѳ����䣻(4)�ӌm��Ĥ��λ�Y����ͨ�^�V����Ŀǰδ֪�ķ���ͨ·���ɔ_�ѳ�������ʹ�����|���������ܾ�����̥�|������̥�����ܵ�Ӱ푡�Ҳ�Ї��ȌW���J�飬�ӌm��Ĥ��λ�Y��ʹ�����������l���½��������ʽ��׃Ҳ��������Ů�������ʽ��͡�
2 �ӌm��Ĥ��λ�Y�ϲ����е��ί�
�ӌm��Ĥ��λ�Y�ϲ�������Ҫ�ƶ��K�����w�����ί�������ÿ�������ί��������x��ȡ�Q�ڰY����g����׃���س̶Ⱥ�����Ҫ��Ŀǰ��ԓ�����ί��ֶ���Ҫ����ˎ����g���o����ֳ�Լ����N���ί���
2.1 �ڴ��ί� �ӌm��Ĥ��λ�Y��Ȼ����ɹ��c���c��׃�̶����P���ڛ]�Ї��ؽ��ʮ�������r�£��p���ӌm��Ĥ��λ�Y������������C���ģ��ض��ӌm��Ĥ��λ�Y���ߵ���Ȼ�����ʎ����㡣���S�������̶ȵļ��أ����g�����ӣ������������L�������ʿ��S֮�½�����ˣ����p���ӌm��Ĥ��λ�Y���л��ߣ�����������^����δ����t����ȡ�ί���ʩ��
2.2 ˎ���ί� ˎ���ί���Ŀ���DŽ����w�ȵʹƼ��حh�����Կ��Ƽ������@�N�������C�w�Ɖ����^С��Ŀǰ���������ί��ӌm��Ĥ��λ�Y��ˎ�ﶼ��ͨ�^�����ѳ��Ĺ��ܣ�����ڷ�����ˎ�����E�Z��ͪ������Ĥ�M��ή�s�����㻯ø���Ƅ����ƴƼ��غϳɣ��ۼ����������w���أ������ټ���ጷż��ؼ��ӄ�(GnRH-a)���{���w-�ѳ��S���Ƽ��صȡ��@Щˎ������Ч�p�p��ʹ�������ܽ����g��Y��Ͱl���L�U��Ȼ�����]���C�������@Щˎ���������ֳ����һ헾C����23���R��ԇ�ӱ������^3000��Cochraneϵ�y�C�����������ÿڷ�����ˎ���м��ػ��_�����܌��������������ӌm��Ĥ��λ�Y���ߵ������ʮa�������Ӱ푡���ˣ��@Щˎ�ﲢ�������]�Ϊ������ί��ӌm��Ĥ��λ�Y�ϲ����л��ߵIJ��У�������п��ܕ����`���е��ί���
2.3 ���g�ί� �������gָ�������p��������Ҫ��Ļ��ߣ����M�б��������g�ί����@�ǻ���Ҫ�M���������ؽ���ǻ���������ʽY�����֏���ǻ�h����������������X�Y����������h�����M�����g�ί��ھ����ӌm��Ĥ��λ�Y���P�Y���ĺ�̎��ӹ���ɣ��������ί��ӌm��Ĥ��λ�Y�ϲ����з����Ч���Դ��ڠ��h��
�F�е��о������ᘌ��p�жȻ��ߣ��������ضȻ���Ŀǰ��ȱ���S�C�����о��Ĕ�����֧�����g�ί���Ч�������ô��ӌm��Ĥ��λ�Y�f���M��341���p�ж��ӌm��Ĥ��λ�Y�ϲ����еĻ����S�C�֞�μ����R�z��M��ͨ�^���R�����ڻ��г����g2�����սM���Y���l�F�ί��M36�ܵ��۷e�����ʸ��ڌ��սM(30.7%��17.7%��P=0.006)���f�����g�ί��������������Ȼ������һ��S�L���^1����S�C�����о��@ʾ�ί��M�c���սM�ċ냺��ȫ�a���ʲ��]�Ѕ^�e[19.6%��22.2%����ֵ��(odds ratio��OR)��10.75��95%���Ņ^�g(95%confidence interval��95%CI)��0.30%~1.85%�����@Щ�īI�M��ϵ�y�����r�����Եó��ί��M���������(OR=1.66��95%CI= 1.09~2.51)��
�mȻ���C���@ʾ���g�ί�����һ���̶��ϸ����p�ж��ӌm��Ĥ��λ�Y���ߵ������������������Ǹ�������������÷�������ÿ12�����^���R�_�\��I�ڻ�II���ӌm��Ĥ��λ�Y�����У����ڻ��г����g1���H��ʹ1�����߳ɹ����С����ע����ǣ���Ҫ�ί�������Щ�аY����ӌm��Ĥ��λ�Y���ߣ��ڛ]�аY����w���ĵ�������Ů����ͨ�^���R�\�����ӌm��Ĥ��λ�Y�ĸ����Ǻܵ͵ġ����]���ܽ^�Ѓ��R�z��ċDŮ�Ĕ�����Ҫ����1�����߳ɹ����������ί��IJ����������ߡ��������ع�Ӌ�������в��л������Ќ���30%���ӌm��Ĥ��λ�Y���ߣ���ôҪ����1�����߳ɹ����������ί��IJ���������40�����ҡ�����ӌm��Ĥ��λ�Y�Ļ����ʸ��͵�Ԓ�����@����ֵ�����ߡ�
�P���ӌm��Ĥ��λ�Y�ϲ��������g�ί�����һ���ܴ��h�DZM���кܶ��о�̽���г������ڵ����g��������ʣ���������о���С�ӱ����]�Ќ��գ�����ȱ���о���Ⱥ�ċ냺��ȫ�����ʡ�һ헺�2���S�C�����R��ԇ��Cochraneϵ�y�u�r���ѳ��ӌm��Ĥ��λ�Y�քe�и�ǻ�R�����[ժ���g�������g��Ч���M���˱��^���l�Fժ���g�M���g�������ʸ��������g�M���քe��61.0%��23.4%(OR=5.21��95%CI��2.04~13.29)�����ϴ����Ѻ͌m�������ί��r�@����ࡣ��Ҫָ�����ǣ��@Щ�īI�IJ������x�˜�������ʹ�Y���Լ����[ֱ������
2.4 �o����ֳ���g(assisted reproductive technologies��ART)�����P���ί� Ŀǰ�ί��ӌm��Ĥ��λ�Y�ϲ����е���Ч�ί��ֶ����o����ֳ���g��ԓ���g�e�m��������r��ݔ�ѹܹ��ܓp�������Ծ����ϵK��(��)�����ί�����ʧ���ߡ����õķ����Ќm���˹��ܾ����w���ܾ��ȡ�����2009���г��^5600��ĸ�H�����ӌm��Ĥ��λ�Y�ķ�D�����w���ܾ�����K���^1400���냺��ȫ�a����Ȼ��������ART��Ȼ���S�����Ҫ�Mһ���о���������̥���B�h���ȡ�
һ��S�C�����о� ������\����ӌm��Ĥ��λ�Y�����M����60���µ��^��l�F����ARTǰ���ȷ���3���µĴ����ټ���ጷż���(gonadotropin releasing hormone��GnRH)�܉���������ʡ�һ헰���3���S�C�R��ԇ165�����ߵ��C�ͷ����C����ARTǰ3~6�����M��GnRH�ί�����̎����ԭ��������GnRH�܉��ޏ��ӌm��Ĥ�����������ܾ��ӵ���������Ŀǰ�]���о��������m�˵��ί��r�g�����Լ����������ѳ���ˎ��(��ڷ�����ˎ)�Ƿ�ͬ����Ч��
�P�����g����ART�Y��Ӱ푵��о��Y�����������о����ѳ��ӌm��Ĥ��λ���[���g�������M�з������ó����g��������r�r���ܫ@�棺�����]�Ќ��ӌm��Ĥ��λ�Y�M�и��A�����������ѳ����䣻��������ʹ�Y��Ȼ������А��ԃA���Լ����[���LѸ�١�����
2.5 δ���о����� Ŀǰ�P���ӌm��Ĥ��λ�Y�Ļ���M�W�в����о���һ��о�ͨ�^���^���g�_�\��3194�ӌm��Ĥ��λ�Y�����c7060�������ߵĻ���M�W���l�F��7p15.2Ⱦɫ�w�ϵ�rs12700667����Ƭ���c���ض��ӌm��Ĥ��λ�Y����֮�g�����P(OR=2.38��95%CI��1.24~1.53) ���@�M�κ�������B��λ�ڻ���ͬԴ���κ�A10(homeo box A10��HOXA10)�����΅^���ѽ����C���c�ӌm��Ĥ��λ�Y�ϲ����в����е������������P��HOXA10����ļ����Լ��м���β���w���}ճ����E���Ƽ���β���w��̴���������1����ĵͼ����ȶ����J���c�ӌm��Ĥ��λ�Y�İl���C�����P��Ҳ��һЩ���c�����ڌ����܉������\�����ʾ�ί���Ч�������ӛ����Ŀǰ�Пo�ɿ��������ӛ����ʾ��Щ���߸��п��ܲ��С�ͨ�^��׃���P�ķ���ͨ·�����ṩ�µ��ί��ֶΡ��о��������÷��㻯ø���Ƅ��ί���ʹ������ģ������@Щ�������ί����п�����һ��Ч��������Ҫ�Mһ�����R��ԇ
3 ���Y
�����ӌm��Ĥ��λ�Y�Ĵ��ڣ��ί�����׃�ø��ӏ��s���ί��ӌm��Ĥ��λ�Y���ߵĕr��ԓ�����J�R������ܺϲ����У��ʴ_�m���ؑ���ART�������ѽ�����ʧ���Ļ��ߣ��茦��ԭ�l���еIJ����M�Йz�飬�����ӌmݔ�ѹ���Ӱ�ѳ������u�r�Լ���ż�ľ�Һ������
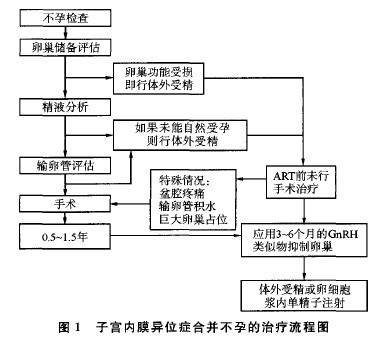
��������еĻ��߃H��ˎ���ί��Dz����ģ�����п��ܵ��`�ί��������аY�����ֳ�����ʮ������ӌm��Ĥ��λ�Y���ߣ����g�ί��ǿ��x�ġ��ӌm��Ĥ��λ�Y�ϲ����л�����K���ί��x��ȡ�Q�ڶ�N���أ��������g�����A���������������Լ��������еij̶ȡ��D1�鲻���ί������̈D��
TAG���ӌm��Ĥ��λ�Y ����
���PˎƷ

�������- ��Ҋ���} | ����ָ�� | ˎ�W���� | ���Ҋ | �Ͷ�V | ���Ʒ��� | ���t��ˎ | ˎ������
���Ʒ����- �[���� | �β��� | �� | ����� | Ƥ�w�Բ��� | �� �� | �L�����߿� | ��Ѫ�ܿ� | ���� | ��������ˎ
ˎƷ��ُ����- �[����ˎƷ | �����ˎƷ | �β���ˎƷ | �ۿ�ˎƷ |Ƥ�w�Բ���ˎƷ | ��ˎƷ | �L�����߿�ˎƷ
ˎ���Y�|- ��I���ˠI�I���� | ˎƷ���I�S���C | ˎƷ���I�|������Ҏ���J�C | ʳƷ�l���S���C | ���WˎƷ��Ϣ�����Y���C







